Desátá epizoda podcastu (nejen) pro mladé kardiology.
Tento podcast je určen jen a pouze k edukačním účelům. Ačkoliv se snažíme být maximálně přesní a vše podrobně nastudovat, jsme přece jen stále ještě mladí kardiologové a můžeme dělat chyby. Medicína je navíc i umění a neustále se vyvíjí. Názory se mohou lišit lékař od lékaře. Je proto třeba naše názory brát s rezervou a vždy přihlédnout k doporučeným postupům, lokální praxi a zejména k pacientovi před Vámi. V ideálním případě si danou studii pročtěte sami a udělejte si vlastní názor.
Poznámky z epizody:
Hygia (řecky Ὑγιεία) je v řecké mytologii dcera boha Asklépia (bůh lékařství) a Epione. Je bohyní zdraví, čistoty a také bohyně Měsíce.

Obraz od rakouského malíře Gustava Klimta (zdroj Wikipedie).
Studie:
Bedtime hypertension treatment improves cardiovascular risk reduction: the Hygia Chronotherapy Trial
Backround: Španělská studie (40 center primární péče, Univerzita Vigo) publikována v EHJ 10/2019.
Cíl: Studie byla designovaná tak, aby zjistila či užívaní antihypertenziv před spaním povede k snížení celkového rizika KV onemocnění, proti klasickému užívaní antihypertenziv ráno.
Hypotéza: Z předchozích studií (HOPE, COER, CONVINCE a hlavně MAPEC) byl pozorován trend ve snížení KV rizika při užívaní antihypertenziv večer (ve studii MAPEC byl tento trend pozorován hlavně při snížení průměrného sTK v noci – dipper pattern). Ke studii MAPEC se ještě vrátíme.
Dipper a non-dipper: Krevní tlak (TK) za normálních okolností u zdravého člověka v průběhu dne kolísá. Prudký vzestup přichází v ranních hodinách (morning surge), kolem poledne dosahuje maxima a minima v noci (pokles o 10-20% proti dennímu TK) v závislosti na cirkadiálním rytmu (jehož centrum je uloženo v suprachiasmatických jádrech).
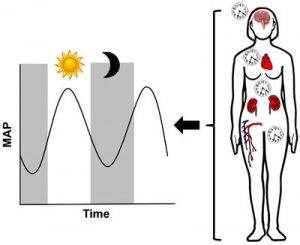
Tento vzorec je jedním z mechanismů vysvětlujících četný výskyt KV příhod v brzkých ranních hodinách. V úzkém hemodynamickém pojetí je TK determinován srdečním výdejem (CO=tepový objem x tepová frekvence) a celkovou periferní vaskulární rezistencí (CVR). V noci klesá tonus sympatiku a zvyšuje se aktivita RAAS systému (hlavně u non-dipperů). Dysregulace tohoto cirkadiálního kolísaní TK vede k zvýšenému riziku KV onemocnění.
Dip (pokles) = (1 – sTK noc/sTK den) x 100%
- > 20% extremní dipper
- 10-20% normální dipper
- 0-10% non-dipper
- < 0% reverzní dipper
Design a metody: Multicentrická, kontrolovaná PROBE (prospektivní, randomizovaná, open lable, blinded endpoint) studie. Pacienti byli rozdělení na dvě skupiny v poměru 1:1. První skupina užívala antihypertenziva ráno (hned po probuzení) a druhá večer (těsně před spaním). Medián sledování byl 5 let (minimum 1 rok).
Populace: Mezi roky 2008 až 2018 bylo zařazeno do studie 22654 pacientů, ale definitivně bylo randomizováno 19168 pacientů (z toho 10614 mužů). Věk byl 60 +/- 13.7 (mean +/- SD). Obě skupiny se od sebe zásadně neodlišovaly. DM 23%, kouření 15%, obezita 43%, non-dipper 49%, antihypertenziva v monoterapii nebo v kombinaci (ARB, ACEi, CCB, BB, diuretika). Při zařazení do studie a při každém FU byl u každého pacienta 48 hodin měřen ABP.
Vstupní kritéria:
- věk nad 18 let
- podepsaný informovaný souhlas
- adherence k běžnému dennímu režimu (pravidelný noční spánek, žádný „šlofík“)
- léčená hypertenze nebo nově dg. ambulantním měřením
- denní průměrný sTK > 135 mmHg nebo průměrný dTK > 85 mmHg/průměrný noční sTK > 120 mmHg nebo průměrný dTK > 70 mmHg
Vyřazovací kritéria:
- těhotenství
- závislost na alkoholu nebo jiných návykových látkách
- práce na směny
- AIDS
- sekundární hypertenze
- nestabilní AP, srdeční selhání, závažné arytmie, FiS, CKD
- nemožnost ambulantního měření TK
- non-compliance nebo nemožno užívat předepsanou medikaci
Výsledky: Během sledování (medián FU byl 6.3 roku) bylo zaznamenáno 1752 hlavních KV outcomes (IM 274, revaskularizace myokardu 302, smrt z KV příčin 310, mrtvice 345, srdeční selhání 521). Pacienti užívající antihypertenziva před spaním měli signifikantně nižší HR KV příhod (HR=0.55 (95% CI 0.5-0.61), p<0.001). Byla prokázána relativní redukce KV rizika o 45% (absolutní t.č. nemáme k dispozici). Benefit byl pozorován i v sekundárních ,,endpointech“ (mrtvice, IM, …), které byly analyzovány separátně. Stran bezpečnosti byla jen u 0.3% pacientů zaznamenána významná noční hypotenze. Ve skupině užívající antihypertenziva večer statisticky významně klesl počet non-dipperů (37% vs. 50%; P < 0.001).
Komentář:
- Pozitiva: velká studie, intervence nic nestojí – léky na nočním stolku.
- ALE: špatná compliance byla hlášena jen u 3% pacientů? Reálná praxe? Žádný šlofík ve Španělsku – nejpřísnější studie v dějinách? Příští studie by měla být kompletně zaslepená.
Studie MAPEC (citovaná 190x!!) byla stažená z NEJM:
- Původní editoriál: „Poselstvím této studie je, že ambulantní monitorování krevního tlaku je cenným nástrojem při hodnocení nejdůležitějšího a léčitelného faktoru, který přispívá k předčasné smrti a postižení, a to vysokému krevnímu tlaku.“
- Skutečné poselství: Pro obavy, že prezentována data nejsou spolehlivá byla studie z iniciativy autorů stažená z NEJM. Za celou historii NEJM bylo staženo jen 25 studií!
- Nejlépší komentář k dané situaci: ,,This story remains consumers of medical evidence to maintain high level of skepticism of science, not cynicism just skepticism.“ John Mandrola (TWiC)
Podcast nahráli Markéta Tuzová, Jiří Seiner a Jan Štros, editing Markéta Tuzová, hudba Jiří Seiner, poznámky Matej Strýček.
Zdroje:
- https://cs.wikipedia.org/wiki/Asklépios
- https://cs.wikipedia.org/wiki/Hygieia
- Ramón C Hermida, Juan J Crespo, Manuel Domínguez-Sardiña, Alfonso Otero, Ana Moyá, María T Ríos, Elvira Sineiro, María C Castiñeira, Pedro A Callejas, Lorenzo Pousa, José L Salgado, Carmen Durán, Juan J Sánchez, José R Fernández, Artemio Mojón, Diana E Ayala, Hygia Project Investigators, Bedtime hypertension treatment improves cardiovascular risk reduction: the Hygia Chronotherapy Trial, European Heart Journal, , ehz754
- Hermida RC, Ayala DE, Mojo ́n A, Ferna ́ndez JR. Influence of circadian time of hypertension treatment on cardiovascular risk: results of the MAPEC study. Chronobiol Int 2010;27:1629–1651.
- Douma LG, Gumz ML. Circadian clock-mediated regulation of blood pressure. Free Radic Biol Med. 2018;119:108–114. doi:10.1016/j.freeradbiomed.2017.11.024
- Birkenhäger, et al. Non-dipping blood pressure profile. April 2007, Vol. 65, No. 4 The Netherlands Journal of Medicne
- Int J Clin Pract Suppl. 2004 Dec;(145):3-8. The normal circadian pattern of blood pressure: implications for treatment. Redon J(1)
